¿En qué consiste la técnica de PICSI para un tratamiento de FIV?
Seguir leyendo
Ahora tu plan de tratamiento con la tranquilidad de saber que conseguirás óvulos, embriones o embarazo garantizado

En la Unidad nos dedicamos a resolver casos de alta complejidad, que requieren de un abordaje especializado, así como la realización de estudios y pruebas específicas.
Saber más
La edad no es una contraindicación para quedar embarazada, pero sí un factor de riesgo que debemos valorar bien antes de conseguir el embarazo. Por encima de todo, la salud.
Saber másNo querer ser madre todavía, no significa no querer ser madre. En Ginemed tenemos un compromiso con el cuidado de la fertilidad, por eso te damos toda la información para que puedas tomar decisiones informadas.

Porque en Ginemed ponemos toda la medicina, la ciencia y el corazón para que tu sueño se haga realidad. Miles de bebés en todo el mundo son la mejor respuesta.
Centro de referencia dentro y fuera de España.
La mitad de nuestras pacientes consiguen su embarazo en la primera transferencia.
Ahora tu plan de tratamiento con la tranquilidad de saber qué conseguirás óvulos, embriones o embarazo garantizado.
Monoparental, homoparental, heteroparental.
Coordinadoras de reproducción asistida de habla inglesa, francesa, portuguesa, árabe, italiana, rusa, alemana y china.
Tu ginecólogo y tu coordinadora te acompañarán todo el camino.
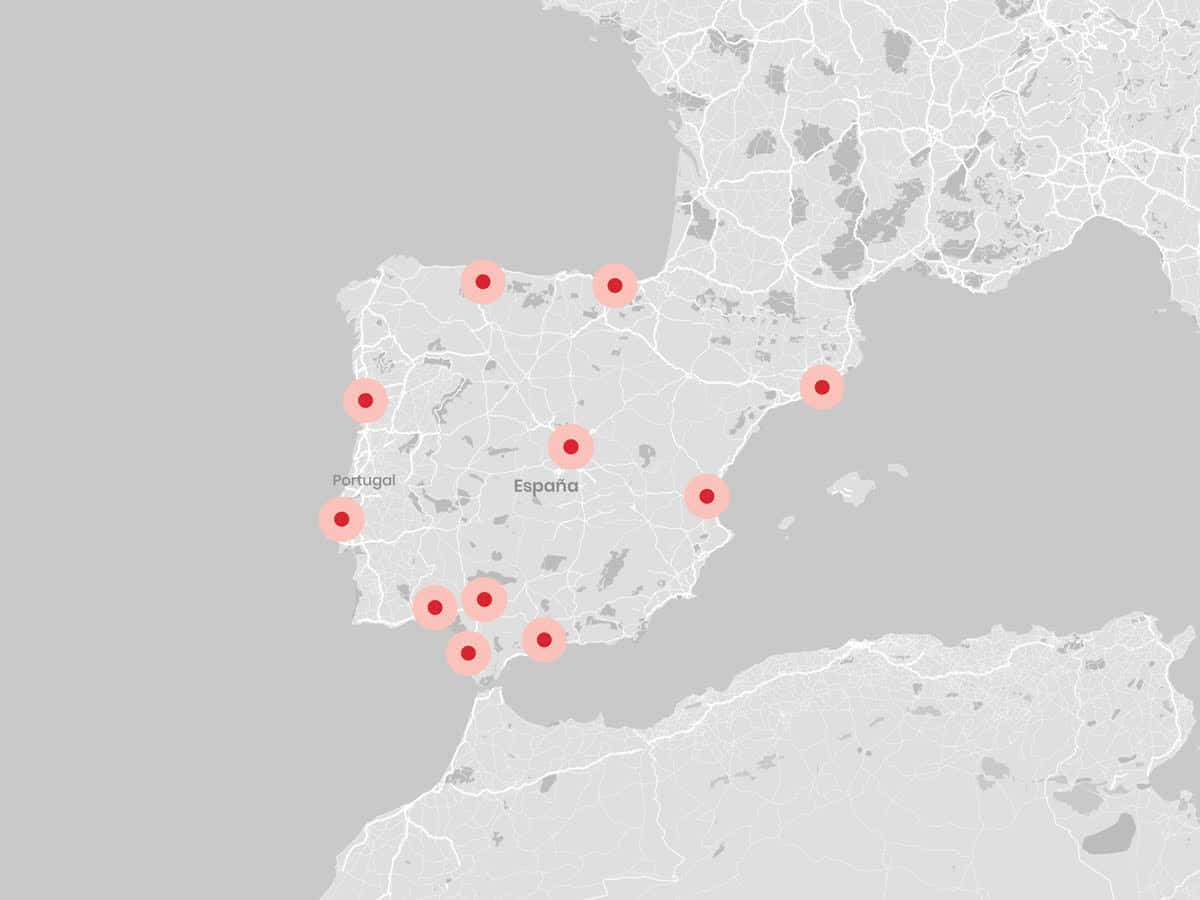
Cerca de ti. Conócenos en tu centro Ginemed más cercano o a través de nuestro programa interprovincial e internacional.
Ver centros
¿En qué consiste la técnica de PICSI para un tratamiento de FIV?
Seguir leyendo
¿Qué causas uterinas provocan problemas de fertilidad en la mujer?
Seguir leyendo
Las 5 principales enfermedades que causan infertilidad en la mujer
Seguir leyendo